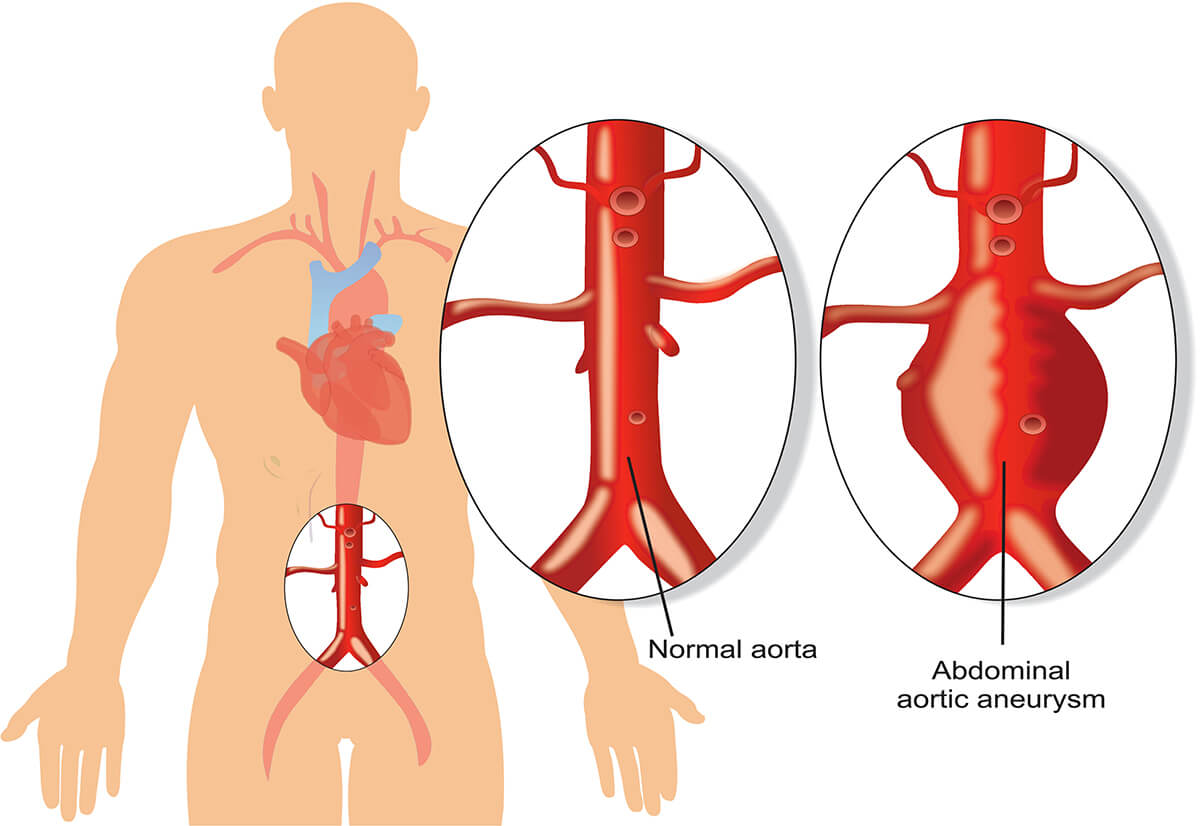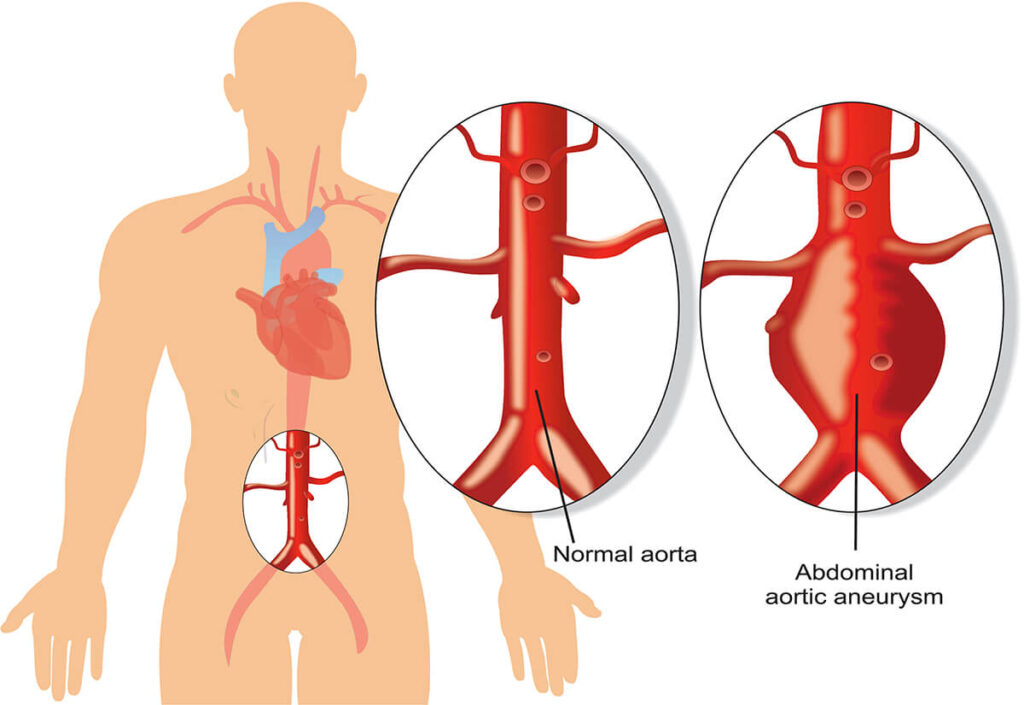
Tętniak aorty to nadmierne wybrzuszenie lub poszerzenie fragmentu tętnicy, nawet o 50%. Stan ten może nie wywoływać żadnych objawów u chorego. Wiele osób nawet nie jest świadomych, że może mieć ten problem. Dlatego też, jest to niebezpieczna dla zdrowia i życia choroba, gdyż ryzyko z nią związane to pęknięcie tętniaka. Wiąże się to z obowiązkową interwencją chirurgiczną w celu ratowania życia.
Spis treści:
Co to jest tętniak aorty?
Warto zacząć od przypomnienia czym jest aorta. Nazywa się tak główną, największą tętnicę w ciele człowieka. Ma ona ważne zadanie – dostarcza przez liczne odgałęzienia, do wszystkich narządów i tkanek utlenowaną krew.
Z wyglądu przypomina uchwyt parasola, który jest oparty o ziemię. Jej początek znajduje się w lewej komorze serca (aorta wstępująca). Dalej łukiem (łuk aorty) przechodzi przez klatkę piersiową w dół (aorta zstępująca), to jej najdłuższy odcinek sięgający aż do jamy brzusznej.
Jej średnica dochodzi do 40mm w pobliżu serca. Im dalej od niego, tym światło aorty jest mniejsze.
Jak powstaje tętniak?
Tętniakiem nazywamy stan, kiedy fragment światła tętnicy (jej średnicy) zostaje poszerzony o około 50% w stosunku do jej prawidłowej wielkości. Takie nadmierne poszerzenie może wystąpić w każdym odcinku aorty. Jednak najczęściej występujące, to te w odcinku brzusznym. Tętniaki z czasem ulegają powiększeniu, te duże znacznie szybciej niż małe. Przez stałe osłabienie ściany naczynia, tętniak może w konsekwencji doprowadzić do jej pęknięcia. Wówczas jest to stan bezpośredniego zagrożenia dla życia pacjenta.
Podział tętniaków aorty:
- Na podstawie budowy ściany aorty, a ta zbudowana jest z trzech części, dzieli się tętniaki na prawdziwe i rzekome. Prawdziwe to te, które dotyczą wybrzuszenia całej ściany naczynia. Rzekome to zmiany w zewnętrznej części ściany tętnicy. Zazwyczaj rzekome dotyczą zmian po urazach
- Ze względu na przyczynę – miażdżycowe, pozapalne, pourazowe, zwyrodnieniowe.
- Ze względu na umiejscowienie, dzieli się je na tętniaki aorty:
- brzusznej (najczęściej występujące);
- piersiowej (do wysokości przepony);
- piersiowo-brzuszne ( na granicy tych obszarów).
- Na podstawie kształtu – workowate, wrzecionowate (najczęstsze).
- Przez wzgląd na ogólny stan pacjenta – bezobjawowe, objawowe, pęknięte.
Jakie są czynniki ryzyka zachorowania?
Choroba występuje rzadko u osób poniżej 60 lat. Pojawia się częściej po 65 roku życia (szczyt zachorowań to 80 lat). W krajach rozwiniętych, gdzie jakość życia i jego długość się poprawiła, choroba pojawia się coraz częściej. Prawie 90% przypadków wykrytych w czasie badań przesiewowych, to zmiany małe, które są o niskim ryzyku pęknięcia. Jednak, pomimo braku potrzeby leczenia zaleca się monitorowanie tych zmian i regularne kontrole.
Poza wiekiem, do czynników ryzyka zalicza się:
- palenie tytoniu (związane z liczbą lat palenia);
- mężczyźni chorują 4 do 5 razy częściej niż kobiety na tętniaka aorty brzusznej;
- współistniejące choroby, takie jak: choroba wieńcowa, choroba tętnic obwodowych;
- predyspozycje genetyczne – choroba kogoś z bliskiej rodziny zwiększa ryzyko wraz z wiekiem pacjenta;
- przewlekłą obturacyjna choroba płuc;
- rasa biała (dużo częściej niż u innych);
- płeć męska (u kobiet częstość zachorowania znacznie mniejsza).
Jakie są przyczyny powstawania choroby?
Do pojawienia się tętniaka w ścianie aorty może dojść w wyniku:
- zmian miażdżycowych – stwierdza się je u 95% przypadków;
- zmiany zwyrodnieniowe ścian naczyń (zaburzenia genetyczne);
- choroby autoimmunologiczne i zmiany pozapalne z nimi związane;
- infekcyjne zapalenie wsierdzia;
- zmiany pourazowe;
- sepsa – zakażenie uogólnione (krwi);
- nadciśnienie tętnicze.
Są to mechanizmy prowadzące do zmian, które prowadzą do zaburzeń w budowie ściany tętnicy i co za tym idzie – jej osłabienia. To powoduje poszerzanie się średnicy aorty i powstanie tętniaka.
Jak się objawia choroba?
Zdecydowana większość przypadków choroby nie daje żadnych objawów. Z powodu małych rozmiarów tętniaka, pacjent nawet nie jest świadomy, że go ma. Często problem wychodzi na jaw w czasie badań profilaktycznych, czy przy dochodzeniu do diagnozy zupełnie innej choroby.
Jest to potencjalnie śmiertelna choroba, gdyż istnieje ryzyko pęknięcia tętniaka. Dlatego warto podjąć próby eliminacji czynników ryzyka i odbywać regularne kontrole, by zminimalizować ryzyko sytuacji zagrożenia życia.
Jako, że tętniak powoduje patologię w budowie światła tętnicy, krew płynie w niej w nieprawidłowy sposób. Może to spowodować powstanie skrzepliny, której fragmenty mogą się odrywać i powodować zatory. Często jest to całkowicie pierwszy objaw istniejącej choroby. Z powodu takiego zatoru może dojść do różnych poważnych problemów, takich jak: udar mózgu, zawał nerki, niedokrwienie kończyn dolnych, niedokrwienie palców stóp, niedokrwienie jelit.
Przypadki, które dają objawy, można podzielić ze względu na umiejscowienie choroby.:
- Tętniaki aorty piersiowej:
- ból w klatce piersiowej i plecach (stały i silny o przeszywającym charakterze), występuje w 25% przypadków;
- zaburzenia połykania (rzadko występują);
- chrypka, kaszel;
- duszność;
- krwioplucie i nawracające zapalenie płuc;
- objawy towarzyszące niewydolności serca (duszność wysiłkowa, obrzęki);
- objawy zaburzenia krążenia mózgowego dające zawroty głowy, zaburzenia w widzeniu i mowie.
W przypadku pęknięcia takiego tętniaka, objawy zmieniają się i są następujące:
- gdy tętniak pękł do jamy opłucnej – pojawia się kaszel i nasilająca duszność;
- pęknięcie nastąpiło do śródpiersia lub worka osierdziowego – szybkie tętno, ból w klatce piersiowej, żyły szyjne szybko się wypełniają na skutek tamponady serca;
- rzadko może dojść do pęknięcia tętniaka do przełyku, co wywołuje wymioty krwią.
- Tętniaki aorty brzusznej – objawy pojawiają się wtedy, gdy tętniaki są już dużych rozmiarów:
- stały, gniotący ból podbrzusza, okolic pępka lub odcinka lędźwiowego (może promieniować do ud, krocza, odczuwanie bólu zmniejsza się w pozycji leżącej ze zgiętymi nogami w kolanach);
- objawy towarzyszące niedokrwieniu jelit (nagły ból brzucha nasilający się po spożyciu posiłku, czasem biegunki);
- może być wyczuwalny pod palcami, jako tętniący bolesny guz;
- na skutek niedokrwienia nerek – skąpomocz.
Gdy dochodzi do pęknięcia tętniaka okolicy brzusznej pojawiają się objawy, takie jak:
- nagły, silny ból brzucha i pleców, wstrząs i krwiak w okolicach krocza – gdy pęknięcie nastąpi do tylnej części jamy brzusznej, czyli przestrzeni zaotrzewnowej;
- ból brzucha, powiększenie się jego obwodu i objawy wstrząsu – gdy tętniak pękł do jamy otrzewnej;
- silne krwawienia z przewodu pokarmowego – przy pęknięciu tętniaka do dwunastnicy, co występuje rzadko.
Pęknięcie jakiegokolwiek tętniaka znajdującego się na aorcie powoduje stan zagrażający życiu. Nagłe pękniecie jest najbardziej prawdopodobne w sytuacji, gdy tętniak dochodzi do dużych rozmiarów. Gdy tylko podejrzewa się u siebie czy kogoś, że nastąpiło do pęknięcia tętniaka w aorcie, należy niezwłocznie zadzwonić pod numer 112 lub 999. Trzeba jak najszybciej wezwać karetkę, by móc udzielić niezbędnej pomocy osobie chorej.
Jak wykryć tętniaka?
U osób w wieku 65 lat i więcej zaleca się wykonywanie regularnych badań, szczególnie, jeśli występują u nich co najmniej 3 z czynników ryzyka powstania choroby. Ministerstwo Zdrowia prowadzi takie ogólnopolskie programy przesiewowe dla mężczyzn w tym przedziale wiekowym. Ma to na celu wykrycie tętniaka we wczesnym etapie.
Zazwyczaj małe zmiany nie dają żadnych objawów, do rozpoznania choroby często dochodzi przypadkowo, w czasie badań obrazowych wykonywanych z innego powodu. Gdy lekarz podejrzewa, że chodzi o tętniaka na aorcie, wówczas zleca podstawowe badania mające to potwierdzić. Do tych badań należą:
- RTG klatki piersiowej,
- echokardiografia (badanie USG przez klatkę piersiową lub przez przełyk),
- USG jamy brzusznej,
- W przypadku, gdy jest już wiadome, że na aorcie występuje tętniak, można wykonać jeszcze specjalne badanie. To tomografia komputerowa lub rezonans magnetyczny, wykonywane po podaniu pacjentowi kontrastu, nazywa się – angiografia. Pozwala to sprawdzić wielkość zmiany w aorcie z dokładnością do 0,2cm.
- Ultrasonografia wewnątrznaczyniowa – poprzez wprowadzenie do tętnicy małego aparatu usg, bada się stan aorty.
Do jakiego lekarza udać się z tętniakiem na aorcie?
Po stwierdzeniu choroby najlepiej skonsultować się ze specjalistą – chirurgiem naczyniowym. Gdy tętniak znajduje się w odcinku piersiowym, kardiochirurg także jest lekarzem, który może doradzić dalsze kroki leczenia. Jeśli zmiana na aorcie jest niewielkich rozmiarów, być może konieczne będą jedynie regularne wizyty w celu kontrolowania rozwoju tętniaka. Natomiast, gdy jest on większych rozmiarów, pacjent może być zakwalifikowany do leczenia na oddziale chirurgii naczyniowej.
Jak wygląda leczenie tętniaków aorty?
Leczenie, tak jak i zapobieganie ma na celu poprawę stanu zdrowia pacjenta. Ważna jest w tym eliminacja możliwie jak największej liczby czynników ryzyka, które wpływają na rozwój choroby. Samo leczenie może być zachowawcze lub operacyjne. Zależy to od tego, czy tętniak jest mały czy duży, jak szybko postępuje jego rozrost, w której części aorty się znajduje i jaki jest stan ogólny chorego.
W przypadku stosowania metody nieoperacyjnej, podaje się choremu leki z grupy beta-blokerów. Są to preparaty obniżające ciśnienie tętnicze oraz wpływające na zwolnienie czynności pracy serca. Osoba stosująca je przez dłuższy czas ma szansę zwolnić tempo powiększania się tętniaków. Jednak leki te nie mają działania powstrzymującego ich pęknięciom.
Do metod zachowawczych zalicza się także zabieg, który ma na celu wszczepienie stentgrafru (stentu – metalowa naprężona siatka). Wprowadza się go cewnikiem przez tętnicę biodrową do miejsca zmienionego chorobowo. Umiejscowiony stent tworzy swego rodzaju protezę ściany aorty. Krew płynie od tej pory przez stent, a tętniak zostaje wyłączony z krążenia. Jest to procedura przewidziana dla osób, których stan ogólny wyklucza z tradycyjnej metody operacyjnej, gdyż ryzyko zgonu jest zbyt wysokie. Metoda ta wymaga jednak od pacjenta regularnych kontroli, gdyż możliwe są nawroty choroby.
Leczenie operacyjne polega na usunięciu chorego odcinka aorty i zastąpieniu go przez protezę naczyniową. Tętniak zostaje zastąpiony wszczepionym sztucznym odcinkiem aorty. Wskazaniem do leczenia operacyjnego są:
- pęknięcia tętniaków,
- rozwarstwienie aorty (wewnętrzna warstwa ściany aorty oddziela się od pozostałej części i ta przestrzeń wypełnia się krwią),
- tętniaki, które dają objawy,
- tętniaki znajdujące się w aorcie piersiowej, mające powyżej 60 mm średnicy,
- tętniaki znajdujące się w aorcie brzusznej, mające więcej niż 55 mm średnicy,
- takie tętniaki, które w przeciągu 6 miesięcy zwiększają swoją średnicę o 5mm lub więcej.
Czy można całkowicie wyleczyć tętniaka?
Tętniak nie zniknie samoistnie, raczej będzie miał tendencję do powolnego powiększania się i ostatecznie pęknięcia. Ryzyko pęknięcia związane jest z wielkością zmiany w aorcie. Jednak trzeba wziąć też pod uwagę, że każdy tętniak w aorcie może ulec rozwarstwieniu. Całkowite wyleczenie jest możliwe poprzez podjęcie odpowiedniego leczenia. Operacja może być trudna i wiązać się z powikłaniami. Każdy przypadek jest inny. Wszystko zależy od tego, w jakim miejscu ulokowany jest tętniak, jaka jest jego wielkość i jaki jest ogólny stan zdrowia pacjenta. O tym, jak pilna jest operacja, decyduje to, czy doszło do pęknięcia czy jest to stan nagłego rozwarstwienia aorty. W takich sytuacjach możliwe, że operacja będzie musiała się odbyć jak najszybciej.
W przypadku, gdy tętniak jest małych rozmiarów, ryzyko pęknięcia nie jest wysokie, można wtedy dokładnie zaplanować zabieg. Do tego czasu wystarczy regularnie monitorować stan tętniaka, by był pod ścisłą kontrolą.
Po odbytym leczeniu bez powikłań, rokowania dla pacjenta po operacji są takie same jak u osób bez tętniaków aorty.
Po zakończonym leczeniu ważne jest, by stosować się do zaleceń, które mają na celu powstrzymanie ponownego rozwoju tętniaków w przyszłości. Czyli niezwykle istotne jest, aby:
- nie palić tytoniu,
- stosować zdrową dietę,
- zażywać aktywności fizycznej (każdego dnia minimum 30 minut),
- pilnować i utrzymywać masę ciała w normie odpowiedniej dla wzrostu i płci,
- wykonywać okresowe badania profilaktyczne.